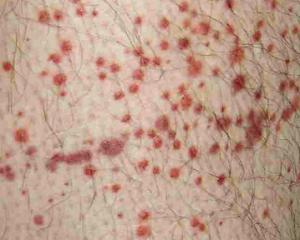
Геморрагический васкулит — воспалительное заболевание сосудов, затрагивающее различные органы и системы, вызывая разнообразные симптомы и осложнения. В статье рассмотрим основные причины его возникновения, клинические проявления, а также подходы к диагностике и лечению. Понимание природы геморрагического васкулита и методов его лечения важно для своевременной помощи пациентам и предотвращения серьезных последствий, что делает информацию полезной как для медицинских специалистов, так и для пациентов.
Причины геморрагического васкулита
Пусковым фактором геморрагического васкулита является как острая, так и хроническая инфекция. На его развитие также влияют медикаментозная терапия, воздействие физических и химических факторов, а также неблагоприятные условия окружающей среды. Кроме того, к причинам, способствующим возникновению болезни, можно отнести:
- аллергические реакции на продукты питания;
- переохлаждение или перегрев организма;
- простудные заболевания;
- врожденные иммунные нарушения;
- вакцинацию;
- отравления биологическими токсинами;
- травмы различного характера;
- солнечные ожоги;
- укусы насекомых.
Геморрагический васкулит, который также называют аллергическим васкулитом, вызывает воспаление сосудов, что приводит к различным симптомам, таким как сыпь, суставные боли и абдоминальные колики. Специалисты отмечают, что основными причинами этого заболевания могут быть инфекции, аллергические реакции и некоторые медикаменты. У взрослых геморрагический васкулит часто проявляется в виде пурпуры на коже, особенно на ягодицах и ногах. Лечение обычно включает использование кортикостероидов для уменьшения воспаления и облегчения симптомов. Важно, чтобы пациенты находились под регулярным наблюдением врачей, так как заболевание может иметь рецидивирующий характер. Врачи акцентируют внимание на необходимости ранней диагностики и индивидуального подхода к каждому случаю для достижения наилучших результатов в терапии.
Геморрагический васкулит, также известный как аллергический васкулит, представляет собой воспаление кровеносных сосудов, которое может приводить к различным симптомам, включая кожные высыпания, боли в суставах и проблемы с почками. Эксперты отмечают, что основными причинами заболевания могут быть инфекции, аллергические реакции, а также некоторые медикаменты. Важно отметить, что у взрослых геморрагический васкулит может проявляться более серьезными осложнениями, чем у детей. Лечение обычно включает использование кортикостероидов для уменьшения воспаления и симптомов. В некоторых случаях могут потребоваться иммуносупрессивные препараты. Визуализация состояния кожи и анализы крови помогают в диагностике и мониторинге заболевания. Важно, чтобы пациенты находились под наблюдением специалистов, так как своевременное вмешательство может значительно улучшить прогноз.

Симптомы геморрагического васкулита
Больше всего этому аутоиммунному заболеванию подвержены дети в возрасте от 4 до 12 лет. Именно у них чаще всего проявляются первые симптомы геморрагического васкулита.
Патологический процесс начинается при усиленной выработке организмом иммунных комплексов, вследствие чего возникает повышенная проницаемость мелких кровеносных сосудов, и плазма с эритроцитами частично попадает в близлежащие ткани.
Для геморрагического васкулита, или пурпуры Шенлейна – Геноха, как его еще называют, свойственно доброкачественное течение с полным выздоровлением в течение 2-3 недель. Существует несколько форм заболевания, поэтому клиника проявляется комплексом симптомов.
Формы геморрагической пурпуры:
- 1) Простая или кожная. Диагностируется наиболее часто и относится к основным критериям болезни. Проявляется характерной сыпью, незначительно возвышающейся над поверхностью кожи. Отдельные элементы высыпки могут сливаться между собой и образовывать сплошные участки. Вначале – это красноватые пятна, но они быстро принимают вид кровоизлияний, которые не исчезают при надавливании. Локализируется сыпь в основном в дистальных отделах конечностей (стопы) с последующим распространением на бедра и ягодицы, часто симметрично концентрируется в районе суставов. Возможно также ее появление на животе, спине и верхних конечностях, но не часто. В единичных тяжелых случаях появляются участки некрозов, покрытые корочками, оставляющие после себя рубцы в случае присоединения инфекции. Но это достаточно редкое явление, поэтому примерно через две недели кровоизлияния исчезают, постепенно бледнея и изменяя свою окраску. В случае частых рецидивов может держаться пигментация кожи.
- 2) Суставная форма. В основном имеет место у взрослых людей с вовлечением в процесс крупных суставов нижних конечностей, реже − локтевых и лучезапястных. Кожа над этими участками гиперемирована, отечна, покрыта сыпью. Летучие боли в воспаленных суставах могут сочетаться с болезненными ощущениями в мышцах. Характерна также общая интоксикация организма. Симптомы проходят в течение одной недели без следа.
- 3) Абдоминальная форма. Выражается сильными спастическими болями в брюшной полости, обусловленными кровоизлияниями в кишечную стенку, тошнотой, лихорадкой, рвотой в сочетании с геморрагическими кожными высыпаниями. Часто сопровождается средне выраженным желудочно-кишечным кровотечением, кровью в стуле. При обильных кровотечениях не исключено развитие коллапса и постгеморрагической анемии. Возможно развитие перитонита, некроза и перфорации кишечника, что требует оперативного вмешательства.
- 4) Почечная форма. Клинические признаки самые разнообразные. В отдельных случаях характерно появление острого или хронического гломерулонефрита на фоне кожных высыпаний. Не исключается развитие нефротического синдрома с повышением температуры тела. При отсутствии лечения этой формы васкулита может развиваться почечная недостаточность. Но во многих случаях прогноз благоприятный.
- 5) Смешанная форма. Сюда относят случаи, при которых диагностируется расстройство нервной системы с развитием энцефалопатии, легких, половых органов (отек мошонки у мальчиков).
- 6) Молниеносная форма. Отличается симметричными массивными кровоизлияниями, сливающейся цианозной высыпкой на кистях рук, лице, стопах, ягодицах, некрозами тканей. Течение крайне тяжелое, сопровождается лихорадкой и может закончиться летальным концом вследствие развития гангрены, комы или шока.
| Причина геморрагического васкулита | Симптомы у взрослых | Лечение |
|---|---|---|
| Инфекции (стрептококковая, вирусная) | Кожная сыпь (пурпура), боли в суставах, боли в животе, почечная недостаточность, лихорадка | Кортикостероиды (преднизолон), иммуносупрессанты (циклофосфамид, азатиоприн), плазмаферез, симптоматическое лечение (анальгетики, противовоспалительные) |
| Аутоиммунные заболевания (системная красная волчанка, ревматоидный артрит) | Кожная сыпь (пурпура), боли в суставах, боли в животе, почечная недостаточность, лихорадка, поражение внутренних органов | Кортикостероиды, иммуносупрессанты, биологические препараты, симптоматическое лечение |
| Лекарственные препараты (сульфаниламиды, пенициллины) | Кожная сыпь (пурпура), боли в суставах, боли в животе, почечная недостаточность, лихорадка | Отмена лекарственного препарата, симптоматическое лечение |
| Злокачественные новообразования | Кожная сыпь (пурпура), боли в суставах, боли в животе, почечная недостаточность, лихорадка, быстрая потеря веса, слабость | Химиотерапия, лучевая терапия, симптоматическое лечение |
| Идиопатический (причина неизвестна) | Кожная сыпь (пурпура), боли в суставах, боли в животе, почечная недостаточность, лихорадка | Кортикостероиды, иммуносупрессанты, симптоматическое лечение |
Интересные факты
Вот несколько интересных фактов о геморрагическом васкулите:
-
Иммунный ответ: Геморрагический васкулит, также известный как болезнь Шенлейн-Геноха, часто возникает как реакция на инфекцию, лекарственные препараты или другие факторы, вызывающие иммунный ответ. Это приводит к воспалению мелких кровеносных сосудов, что может вызывать кожные высыпания, боли в животе и другие симптомы.
-
Типичные проявления: Одним из характерных признаков геморрагического васкулита являются пурпурные высыпания на коже, которые обычно появляются на ягодицах, ногах и стопах. Эти высыпания представляют собой мелкие кровоизлияния под кожу и могут сопровождаться зудом и болями.
-
Лечение и прогноз: Лечение геморрагического васкулита зависит от тяжести заболевания и может включать кортикостероиды для уменьшения воспаления, а также поддерживающую терапию. В большинстве случаев заболевание имеет хороший прогноз, и симптомы исчезают в течение нескольких недель, однако в некоторых случаях могут возникать рецидивы.
Если вам нужны фотографии или более подробная информация, пожалуйста, уточните!

Лечение геморрагического васкулита
Лечебные мероприятия начинают с устранения причины, вызвавшей заболевание, если это возможно. Тактика терапии геморрагического васкулита включает в себя:
- назначение прямых антикоагулянтов (гепарин);
- антиагрегантов (ибустрин, курантил);
- активаторов фибринолиза (никотиновая кислота);
- нестероидных противовоспалительных средств (индометацин);
- переливание свежезамороженной плазмы;
- применение антибиотиков (для борьбы с хронической инфекцией);
- витамины;
- глюкокортикостероиды;
- иммуносупрессивные препараты (в редких случаях);
- цитостатики (в редких случаях, при тяжелых формах);
- средства системной энзимотерапии;
- проведение плазмофореза.
Для лечения тяжелых и часто рецидивирующих форм геморрагического васкулита применяются стволовые клетки, которые обладают способностью укреплять иммунную систему, заменять поврежденные клетки и формировать новые сосуды. Этот метод лечения считается перспективным и часто называют методом будущего.
Помимо медикаментозной терапии, при геморрагическом васкулите рекомендуется соблюдать диету и придерживаться постельного режима в острый период заболевания. При необходимости может быть назначена климатотерапия. После завершения лечения обязательно требуется постановка на диспансерный учет и наблюдение в течение двух лет.
Для диагностики геморрагического васкулита разработаны специальные критерии, каждый из которых имеет четкое определение. Всего их четыре, и наличие у пациента двух или более критериев позволяет установить диагноз.
К признакам заболевания относятся пальпируемая пурпура, боли в животе, возраст до 20 лет, а также наличие гранулоцитов при биопсии. Заподозрить заболевание можно при увеличении плотности lgA в сыворотке крови и повышении титра АСЛ-О. К другим диагностическим методам относятся:
- общий анализ крови и мочи;
- эндоскопические исследования;
- УЗИ почек;
- ЭКГ.
Геморрагический васкулит представляет собой воспаление мелких сосудов, которое может проявляться у людей разных возрастов. Многие пациенты отмечают, что основными симптомами являются кожные высыпания, боли в суставах и общая слабость. Причины заболевания могут быть разнообразными: от инфекций до аллергических реакций и аутоиммунных процессов. Лечение обычно включает кортикостероиды и иммуносупрессоры, что помогает снизить воспаление и облегчить симптомы. Важно отметить, что ранняя диагностика и правильный подход к терапии значительно улучшают прогноз. Люди делятся своими историями, подчеркивая важность комплексного подхода к лечению и необходимости регулярного наблюдения у врача. Фотографии высыпаний у взрослых помогают лучше понять проявления болезни и могут быть полезны для диагностики.
Профилактика геморрагического васкулита
После стационарного лечения для профилактики рецидивов необходимо:
- придерживаться гипоаллергенной диеты, исключающей употребление шоколада, яиц, цитрусовых, орехов;
- отказаться от проведения прививок и проб с бактериальными антигенами;
- исключить физиопроцедуры;
- применять антибактериальные препараты только в исключительных случаях;
- своевременно лечить инфекционные заболевания;
- регулярно обследоваться на предмет глистных инвазий;
- избегать переохлаждения и перегрева;
- регулярно посещать врача;
- свести на нет физические и психические перегрузки;
- проводить постоянный контроль анализа мочи;
- уклоняться от контактов с химическими веществами.
Выздоровление наступает примерно у 60% пациентов, то есть исход заболевания можно назвать благоприятным, но при условии своевременного лечения. В последние годы отмечается более тяжелое течение геморрагического васкулита и увеличение количества больных, что связано с урбанизацией, ее бытовыми и профессиональными недостатками.

Что может спровоцировать геморрагический васкулит?
У взрослых геморрагический васкулит может возникать в результате применения различных медикаментов, таких как антибиотики (пенициллины, макролиды), ингибиторы ангиотензинпревращающего фермента, антагонисты рецепторов ангиотензина II, антиаритмические препараты (например, хинидин), витамин А, стрептокиназа, а также нестероидные противовоспалительные средства и хлорпромазин.
Почему появляется геморрагический васкулит?
Причина развития болезни до конца остается неясной. Поскольку геморрагический васкулит относится к числу аутоиммунных заболеваний, предполагают, что это многофакторное состояние. У детей основным провоцирующим фактором является инфекция верхних дыхательных путей.
Какие препараты назначают при геморрагическом васкулите?
Тиоверол следует принимать по 1 чайной ложке дважды в день, полифепан — в дозировке 1 грамм на килограмм массы тела в сутки, разделив на 1-2 приема, а нутриклинз — по 1-2 капсулы дважды в день.
Можно ли вылечиться от геморрагического васкулита?
В большинстве случаев прогноз геморрагического васкулита благоприятный — более 90% пациентов выздоравливают в течение 2 лет после начала болезни. При этом примерно у 40% людей заболевание рецидивирует. Молниеносная форма болезни может привести к смерти пациента в течение нескольких дней.
Диагностика геморрагического васкулита
Диагностика геморрагического васкулита представляет собой сложный и многоступенчатый процесс, который требует внимательного подхода и комплексного анализа. Основной задачей врача является подтверждение диагноза и исключение других заболеваний, которые могут иметь схожие симптомы.
Первоначально, при подозрении на геморрагический васкулит, врач проводит тщательный сбор анамнеза. Важно выяснить, когда появились первые симптомы, как они развивались, а также наличие сопутствующих заболеваний и недавних инфекций. Симптомы могут включать кожные высыпания, боли в суставах, абдоминальные боли и другие системные проявления.
Физикальное обследование также играет ключевую роль в диагностике. Врач осматривает кожу пациента на наличие характерных высыпаний, таких как пурпура, экхимозы и другие изменения. Обращается внимание на состояние суставов и наличие болей, а также на возможные признаки поражения внутренних органов.
Лабораторные исследования являются важным этапом диагностики. Общий анализ крови может показать анемию, лейкоцитоз или тромбоцитопению. Биохимический анализ крови позволяет оценить функцию почек и печени, а также уровень воспалительных маркеров. Специфические тесты, такие как определение уровня антител к антигенам, могут помочь в выявлении аутоиммунных процессов.
Для более точной диагностики могут быть назначены дополнительные исследования, такие как УЗИ органов брюшной полости, рентгенография суставов или компьютерная томография. В некоторых случаях может потребоваться биопсия кожи или других пораженных тканей для гистологического анализа, который поможет подтвердить наличие васкулита.
Важно отметить, что диагностика геморрагического васкулита может быть затруднена из-за разнообразия клинических проявлений и их схожести с другими заболеваниями. Поэтому для точного диагноза часто требуется мультидисциплинарный подход с привлечением различных специалистов, таких как дерматологи, ревматологи и нефрологи.
Таким образом, диагностика геморрагического васкулита требует комплексного подхода, включающего сбор анамнеза, физикальное обследование, лабораторные и инструментальные исследования. Это позволяет не только подтвердить диагноз, но и оценить степень тяжести заболевания и выбрать оптимальную стратегию лечения.
Вопрос-ответ
Что такое геморрагический васкулит простыми словами?
Болезнь Шенлейн-Геноха или геморрагический васкулит — системное аутоиммунное заболевание, которое сопровождается воспалением мелких сосудов в результате отложения в сосудистой стенке иммунных комплексов. Воспаление развивается преимущественно в сосудах кишечника, почек и кожи, а также в суставах.
Можно ли вылечить геморрагический васкулит?
В большинстве случаев прогноз геморрагического васкулита благоприятный — более 90% пациентов выздоравливают в течение 2 лет после начала болезни. При этом примерно у 40% людей заболевание рецидивирует. Молниеносная форма болезни может привести к смерти пациента в течение нескольких дней.
Какие таблетки пить при васкулите?
Глюкокортикостероиды («Преднизолон» и «Метилпреднизолон») обычно используют в начале лечения системных васкулитов для снижения воспаления и подавления активности иммунной системы. Для более тяжелых случаев врач назначает цитотоксические препараты: циклофосфамид, азатиоприн и метотрексат.
Советы
СОВЕТ №1
Обратите внимание на симптомы. Геморрагический васкулит может проявляться различными симптомами, такими как сыпь, боли в животе и суставе, а также кровотечения. При их появлении важно незамедлительно обратиться к врачу для диагностики и назначения лечения.
СОВЕТ №2
Следите за своим питанием. Правильное питание может помочь укрепить иммунную систему и снизить риск обострений. Включайте в рацион продукты, богатые витаминами и антиоксидантами, такие как фрукты, овощи и орехи.
СОВЕТ №3
Регулярно проходите медицинские обследования. Если у вас уже был диагностирован геморрагический васкулит, важно регулярно посещать врача для контроля состояния и корректировки лечения при необходимости.
СОВЕТ №4
Изучите возможные триггеры. Некоторые факторы, такие как инфекции, аллергии или стресс, могут провоцировать обострения заболевания. Постарайтесь выявить и минимизировать их влияние на ваше здоровье.